Quiz
50代、男性
全身倦怠感、めまい
大動脈弁狭窄症(経過観察中)
診断は何か?治療は?
解説を表示
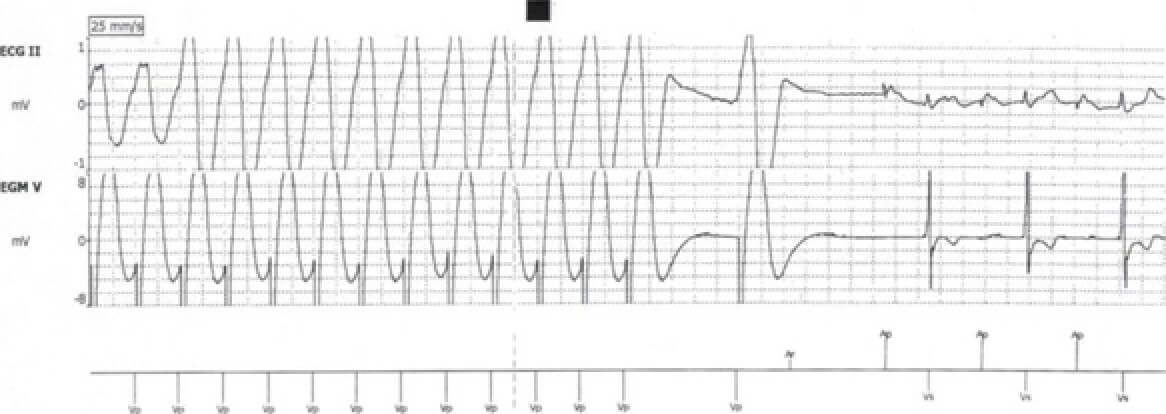
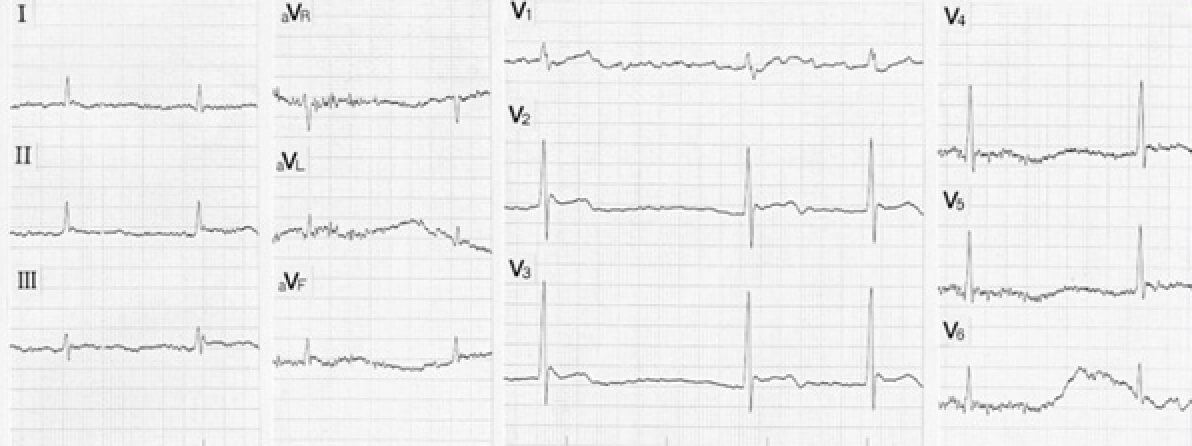
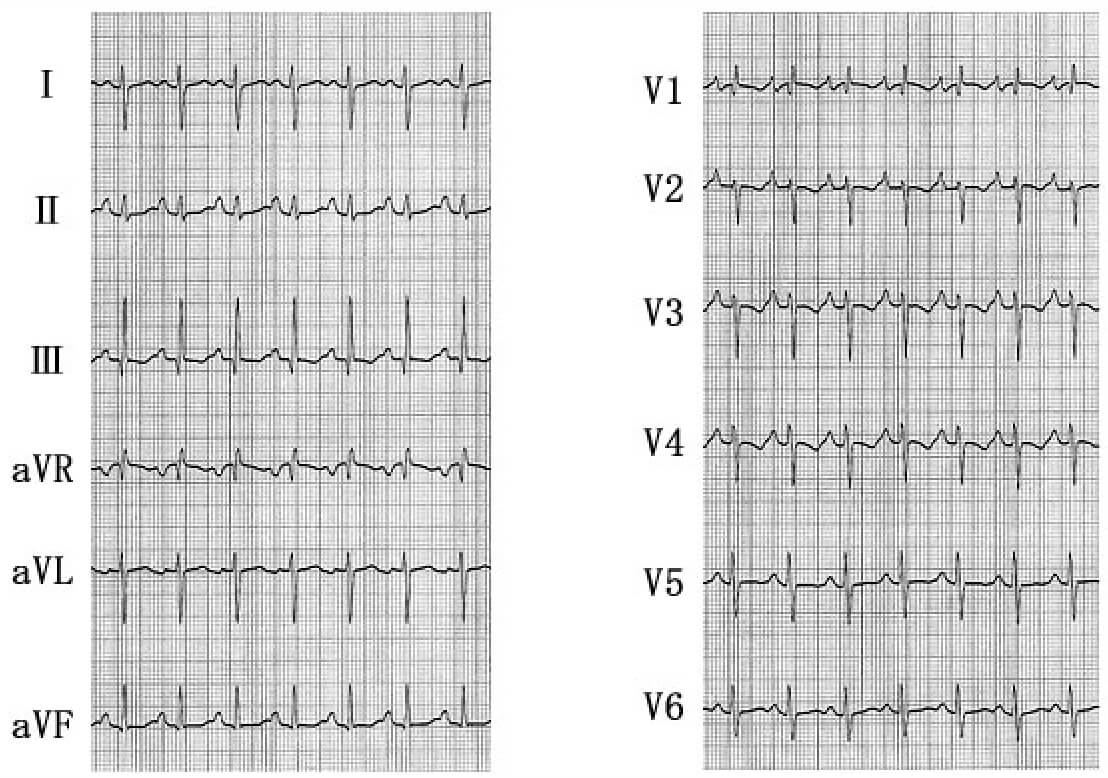
完全房室ブロック,心室性期外収縮による二段脈(電気的交互脈)
心電図判読の基本は、まずP波とQRS波、およびその関係を認識することである。このためには第 II 誘導がもっとも適しており、分かりにくい場合は第 I 誘導で判読する。本例の II 誘導を見ると、P波は100拍/分で規則正しく出現しているのに対し、QRS波はP波とまったく無関係に出現し、しかも下向きと上向きの波形が交互にペアで出現している。すなわち完全房室ブロックを基調として、補充収縮escape beatとして下向きのQRS波(幅が0.12秒以上あり、心室性の調律、つまり固有心室調律idioventricpar rhythmと考えられる)が出現している。上向きのQRS波は、下向きのQRS波から0.5秒と一定の連結期coupling intervalで出現しており、心室性期外収縮の二段脈と診断される。本例はQRS波が下向きと上向きで交互に出現し、電気的交互脈とも診断される。
本例は基本に大動脈弁狭窄を有しており、徐脈により心不全が増悪していた。直ちにDDDペースメーカを植え込み、心機能の回復の後に大動脈弁置換術を施行した。
60代、男性
胸痛
19時過ぎ(安静時)に突然冷汗を伴う強い胸痛を自覚し、症状が軽快しないため20時に近医を受診した。心電図異常を認めニトロ製剤舌下されたが、症状持続するため21時過ぎに当院救急部に搬送された。血清CPK値は正常範囲内であった。 救急部にて記録された心電図を示す。診断は何か。
解説を表示
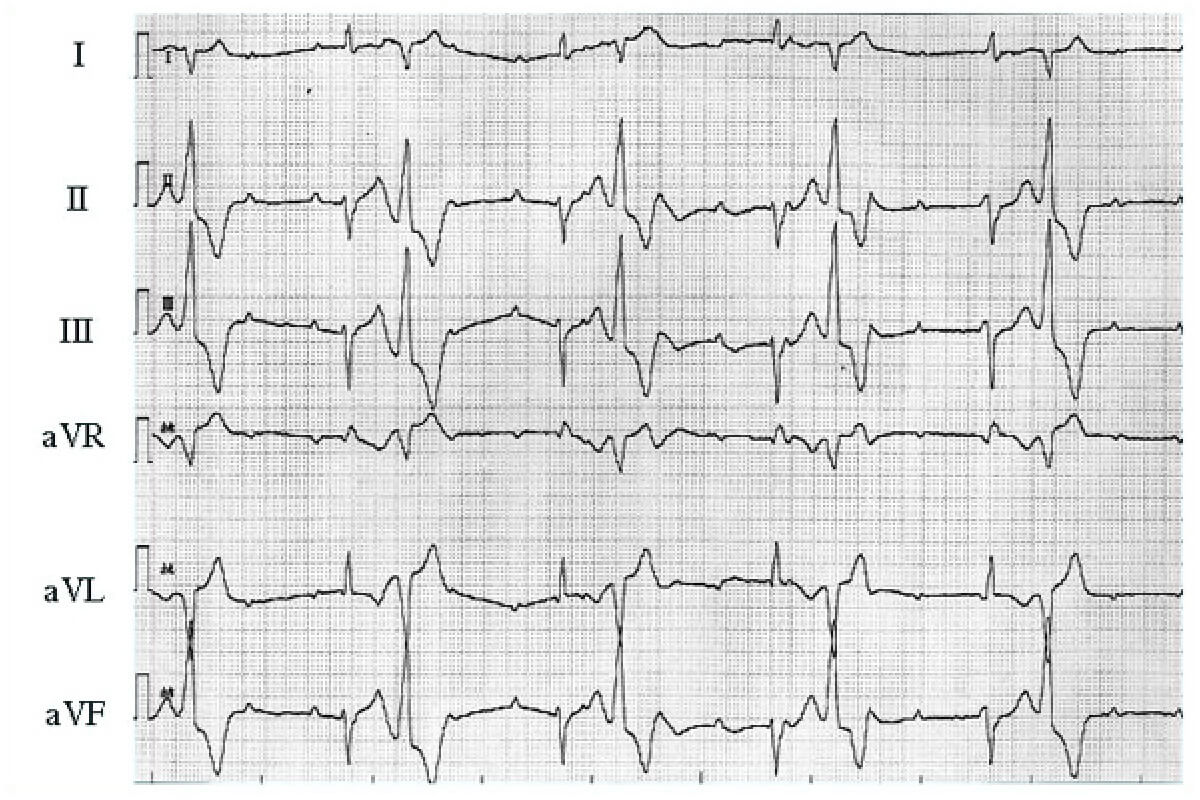
急性心筋梗塞症(後側壁梗塞)
冷汗を伴う持続性の胸痛の患者を診たら、まず急性心筋梗塞症(AMI)を考え心電図を記録する。ST-T変化を判読する場合、12誘導全体を漠然と眺めるのでなく、冠動脈の灌流領域毎にシリーズで観察することが肝要である。I、aVLは左室の高位 側壁を、II、III、aVFは下壁(横隔膜面 )を、胸部誘導は左室の前壁中隔(V1~4)から心尖部近傍(V3、4あたり)を通 って左室側壁(V5、6)の変化を示す。
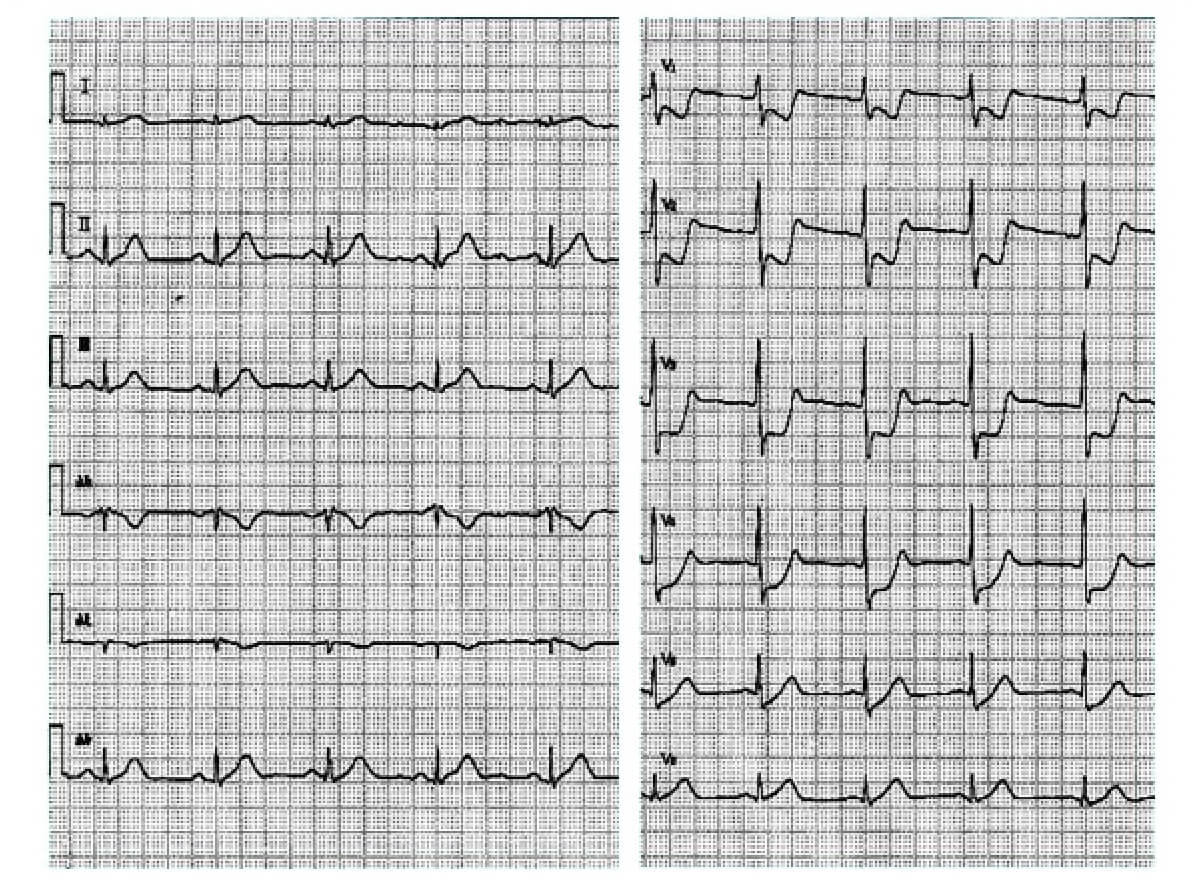
心電図を判読すると、レートは67拍/分の洞調律で、PR間隔、QRS幅、QT間隔に異常は認められない。ST-T変化に注目すると、四肢誘導では II、III、aVFにてT波の増高を認め、わずかながら(0.5~1.0mm)ST上昇を認める。一方、前胸部誘導(V1~V5)では downslope~horizontalなST低下を認め、とくにV2、V3、V4では5 mm以上低下している。またV1のR/S比が1.0で、R波が増高している。心電図診断としては、ST上昇の程度が軽度ではあるが、下壁の貫壁性虚血と前胸部誘導のreciprocal change、または下壁の貫壁性虚血に加え左室前壁の心内膜下の虚血が考えられる。reciprocal changeはST上昇に対応する反対側のST低下で、純粋に電気的現象である。従って、ST低下の程度と形態は対側のST上昇のそれと通常対称的であることが多い。本例はST低下が著明で、一方、ST上昇は軽度であり、reciprocal changeに加え心内膜下の虚血が加わっているのではないか、つまり前壁のadditional ischemiaも考えられる。救急部にて施行した心エコー検査では、前壁中隔の収縮は良好で、後下壁が無収縮であった。従って後下壁のAMIで、前胸部のST低下はreciprocal changeによるものと診断し、緊急の心臓カテーテル検査を施行した。
冠動脈造影施行直前に胸痛がほぼ寛解し、ST上昇は消失し、ST低下の程度も軽度となった。自然再灌流と思われるが、冠動脈造影では左冠動脈回旋枝の近位 部に造影遅延を伴う、血栓によると思われる偏心性の高度狭窄病変が認められた。他の冠動脈には有意狭窄病変は認められなかった。以上より、回旋枝領域のAMIで前胸部誘導のST低下はreciprocal changeと診断した。
回旋枝領域のAMIでは、I、aVLの高位側壁や、II、III、aVFの下壁、V5、V6の側胸部にST-T変化を来しやすいが、変化が軽度なことが多く、まったく異常を認めないこともある。 II、III、aVFに変化を来す場合も軽度で、本例もST上昇は軽度であった。本例の特徴は前胸部誘導の著明なST低下で、左冠動脈前下行枝には有意狭窄病変を認めなかったことより、reciprocal changeと考えられる。回旋枝領域を顕わす誘導が存在すれば、明瞭なST上昇を認めたものと推察される。AMIの診断では部位診断も含め心電図が中心となるが、回旋枝領域のAMIでは困難な例も多く、診断上注意を要する。
なお本例は直ちに病変部にstent留置を行い、完全な再灌流が得られた。4日後の心電図を以下に示す。
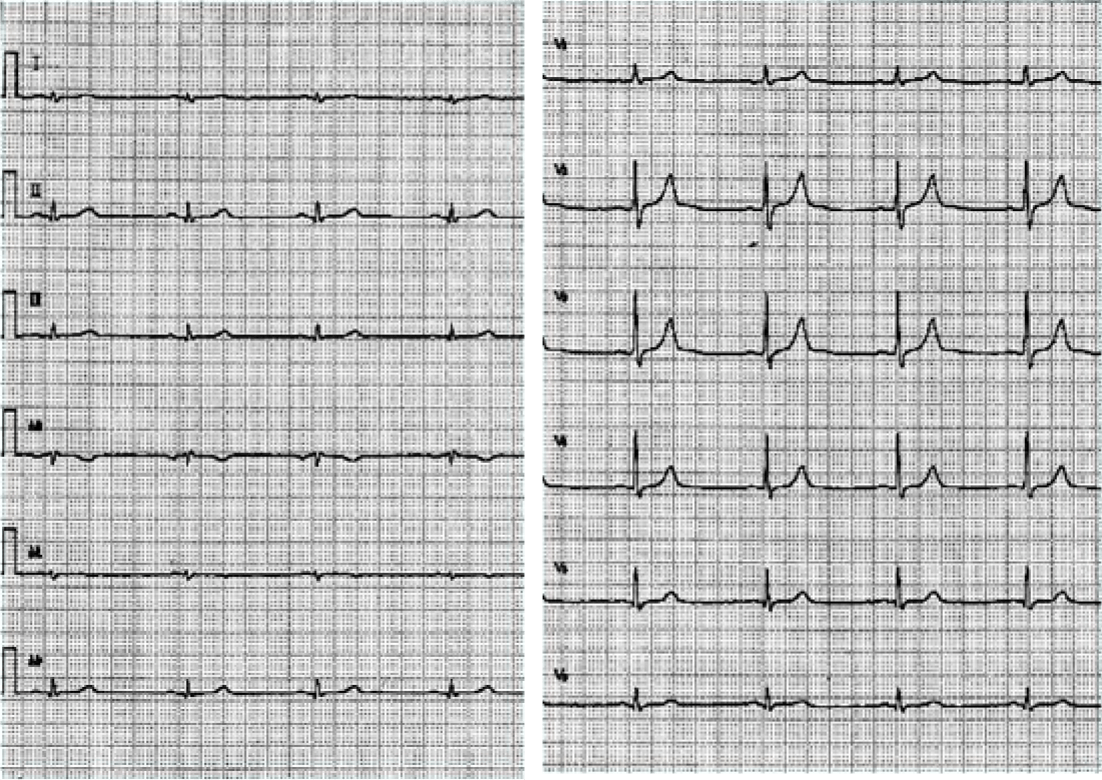
明らかなST-T変化はなく、V1のR波が増高している所見のみ認める。これは後壁のQ波を反映する所見であり、V1誘導が後壁の対側であるため、電気的にQ波の裏返しとしてR波が形成されている。本例では、II、III、aVF誘導のR波が入院時に比して明らかにlow voltageとなっている。近接する梗塞の影響でvoltageが低下したか、急性期にR波がむしろ増高していたためと考えられる。
80代、男性
意識障害
約2週間前より食欲不振を認め自宅で臥床していた。昨夕全身冷感を認めたものの自己判断で経過観察としていた。翌朝意識障害を認め近医に救急搬送され、心電図異常を認めたため当院へ同日転院となった。受診時の意識レベルはJCS-300、血圧82/46、脈拍40拍/分で不整、体温34℃以下。救急搬送時の12誘導心電図を示す。
解説を表示
- 低体温によるJ wave (Osborn wave)
- 心房頻拍(ただしブロックにより徐脈)
II、III、aVF、V2~V5のQRS波に注目すると、QRS直後の接合部(J点)に上向きのノッチが認められ、STの軽度の上昇を伴っている(斜め矢印)。これはJ waveまたはOsborn waveと呼ばれ、低体温時に認められる心電図所見である。J waveの成因は心外膜側心筋の活動電位 の第1相のノッチが増強され、このために心内膜側ム心外膜側心筋間の電位勾配を生じ、心内膜側より心外膜側に電流が流れるため(外向きにシフト)と説明されている。低体温時の心外膜側心筋活動電位 第1相のノッチの増強の機序として、4-aminopyridineによりブロックされることにより、一過性外向き電流(Ito)の増大が考えられている。
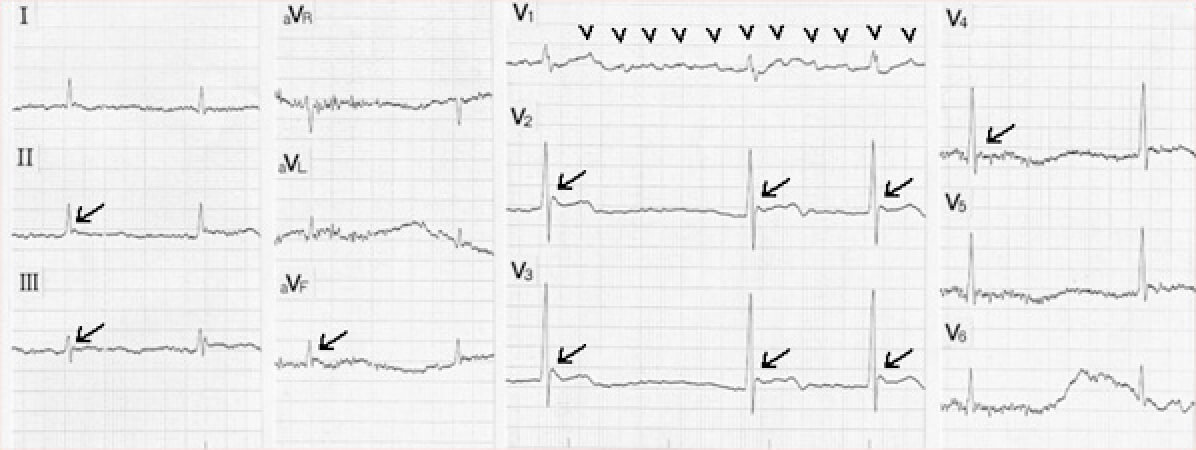
最近、特発性心室細動例の中にV1誘導で右脚ブロック型を示し、前胸部誘導にてST上昇を示す例(Brugada症候群、またはポックリ病)が多く含まれることが指摘されている。このBrugada症候群の心電図異常はV1、V2、(V3)に限局して認められるものの、形態はOsborn waveに類似している。すなわち右室流出路心外膜心筋心外膜側に外向きにシフトする電流異常が存在するものと思われる。 本例は徐脈を呈しているが、これは合併する心房頻拍が房室結節でブロックされたためと考えられる(V1のレート約160拍/分のP波に注目、図中の小矢印)。なお低体温時にはしばしば洞徐脈を伴う。
本例は輸液とブランケットによる保温にて徐々に回復し、4日後の心電図は以下に示すように洞調律に復し、J waveはほぼ消失した。
50代、男性
2週間前より労作時の息切れを自覚し、近医にて原因精査中であった。20時頃(安静時)突然胸痛と呼吸困難を生じ、意識レベルが低下したため当院救急部に搬送された。入室時、著明な低酸素血症と低血圧(収縮期80 mmHg)を認めた。
救急部で直ちに記録された心電図を示す。

解説を表示
急性肺血栓塞栓症
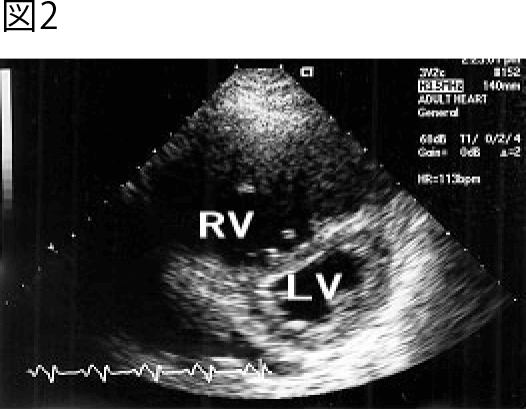
レートが約150拍/分の洞頻脈で、右軸偏位 とともに、いわゆるSⅠQⅢTⅢ所見を認める。胸部誘導を見ると、移行帯がV5にあり水平面 のQRS軸が時計方向に回転している。さらにV1~V3の右側胸部誘導を見ると、不完全右脚ブロック様の所見とST上昇が認められる。すなわち右室負荷および虚血の所見であり、発症経過より急性肺血栓塞栓症がもっとも考えられる。 当院救急部で記録された経胸壁心エコー図(短軸像および長軸像)を示す(下図)が、右室(RV)が著明に拡大し、一方、左室(LV)は右室に圧排されるように縮小している。急性肺血栓塞栓症の所見に一致する。

急性肺血栓塞栓症(PTE)の心電図所見として、右室負荷所見、心筋虚血所見、不整脈が挙げられる。右室負荷所見は急激な肺動脈圧の上昇(肺高血圧)に起因し、SⅠQⅢTⅢ所見(I誘導のS波とIII誘導のQ波および陰性T波の出現)、右軸偏位(左軸偏位のこともある)、時計方向回転、右脚ブロック、右室肥大、右側胸部誘導(V1~V3)のT波逆転、肺性P波などを呈する。心筋虚血は低酸素血症と右室負荷に起因し、とくに右側胸部誘導にてST低下やST上昇をきたす。不整脈は低酸素血症、心房負荷、交感神経緊張等に起因し、上室性および心室性期外収縮や心房細動を認めることが多い。
本例では洞頻脈とSⅠQⅢTⅢ所見、右軸偏位、時計方向回転、不完全右脚ブロック、右側胸部誘導のST上昇を認め、心電図はPTEに典型的と考えられる。急性PTEは急性心筋梗塞症(AMI)、急性大動脈解離とともに循環器救急疾患の中でもっとも重症な疾患で、急激に発症し、呼吸困難、胸痛、ショック症状を呈する。突然死することも多い。急激に呼吸困難とともにショック状態に陥った患者では本疾患を念頭に置き、血液ガスの分析(低酸素血症)とともに心電図検査、心エコー検査、胸部X線写真等により診断し、肺動脈造影検査にて重症度を含め確定診断する。本例もただちに肺動脈造影を施行し、両側肺動脈の主幹部に大きな閉塞性血栓を認めたため広汎型肺塞栓症と診断された。ヘパリン、tPAの投与とガイドワイヤーによる機械的開通により、血圧の上昇と酸素化が得られ救命された。なお本症の原因としてもっとも多い下肢深部静脈血栓症は本例では認められず、現在原因検索中である。
53歳、女性
呼吸困難、全身倦怠感
数年前より拡張型心筋症、心不全に対してACE阻害薬、β遮断薬、利尿薬による内服治療を受けていた。1999年に心室性期外収縮、心房粗動・細動に対してアミオダロン投与が開始された。2000年6月に心房粗動に対するカテーテルアブレーション目的で当科に紹介されたが、この時の左室駆出率は22.6%と著明に低下していた。アブレーション治療後、不整脈はほぼコントロールされたが、呼吸困難、全身倦怠感が増悪し、1年間に8回の入退院を繰り返した。2001年6月の入院時の心電図を示す。診断と病態は何か。また今後の対応として何を考えるか。
解説を表示
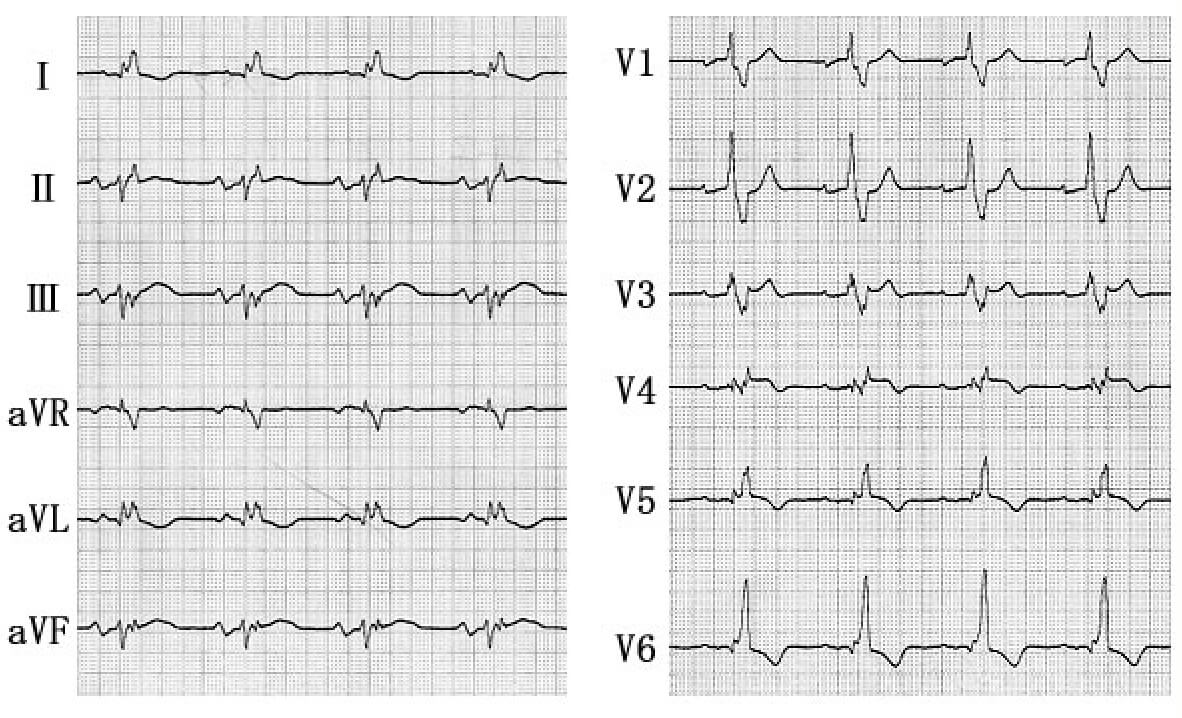
第一度房室ブロック、心室内伝導障害
拡張型心筋症に合併した左室興奮の遅延とこれによる心機能低下
両室ペーシング、(心臓移植)
レートが約50拍/分の洞調律で、PQ間隔は0.26秒と延長、QRS幅は0.24秒と著明に延長、QT間隔も0.56秒と延長している。幅広いQRS波の原因として、まずWPW症候群、右脚ブロック、左脚ブロック、左室肥大が挙げられるが、本例はいずれにも該当せず、従って心室内伝導障害によるものと診断される。心室内伝導障害は重症心疾患、とくに拡張型心筋症や広範前壁心筋梗塞症に多く見られ、左室内の刺激伝導系が広範に傷害されて出現する。ここで本例の心電図を詳細に観察すると、QRS波は2つのコンポーネントより構成され、V1ではR波と少し遅れてS波が、V6では最初にq波、遅れてR波が出現しているのが分かる。すなわち前半の右室と心室中隔の興奮に対して、後半の左室自由壁の興奮が約100 msec遅れているのである。つまり左室の興奮に著しい非同期生を認め、左室収縮に著明な非対称性が生じているものと考えられる。心筋の線維化に加え、この左室収縮の同期性の喪失が本例の心機能をさらに増悪させていると考えられる。
心不全に対する標準的治療として、ジギタリス、利尿薬、ACE阻害薬、β遮断薬、そして頻脈性不整脈に対するアミオダロンの内服が挙げられる。本例はジギタリス以外のすべて薬剤が投薬されているのもかかわらず、頻回に心不全症状の増悪をきたした。最近、難治性心不全で、しかも左脚ブロック型の心室内伝導障害を有する例(左室自由壁の興奮が遅延する例)に対する右室、左室の両室ペーシング治療の有効性が欧米で報告されている。本例も図2に示すように右室(RV)と冠静脈洞を介して左室後側壁心外膜側(LV)に電極リードを挿入し、右房(RAA)に同期して両室ペーシングを行った。その結果、QRS幅は0.14秒へと著明に短縮し(図3)、心不全症状の著明な改善を認めた。ペーシング治療開始後10ヶ月の経過中に心不全の増悪はなく、現在外来で経過観察中である。


23歳、女性
呼吸困難
約半年前より全身倦怠感を自覚したが放置していた。 3ヶ月前より全身倦怠感が増悪し、同時に呼吸困難も自覚するようになった。 咳、めまい等が出現し、呼吸困難も増悪したため2ヶ月前に某大学附属病院を受診した。 肺換気血流シンチグラムでは明らかな異常を認めなかった。 精査後一時退院したが、呼吸困難がさらに増悪し、意識消失発作も出現したため、再び同病院に入院した。 実家の近くで治療を受けたいとの希望で当院を紹介され入院となった。 聴診では著明なIII音ギャロップを聴取したが、肺野にラ音は認めなかった。 胸部X線写真では心陰影の拡大と肺門部肺血管陰影の増大を認めるものの、肺野末梢血管陰影の増強は認めなかった。 入院時の心電図を示す。所見と考えられる診断は何か。
解説を表示
心電図所見:右室肥大、右房負荷
原発性肺高血圧症(PPH)
レートが120拍/分の洞頻脈で、P波高はII誘導で約4 mm(0.4 mV)と増高し、肺性Pの所見を呈する。 QRS波は前額面の平均軸が120度と右軸偏位を示し、いわゆるS1Q3T3パターン(I誘導のS波とIII誘導の異常Q波および陰性T波)を呈している。 aVR誘導ではQ波に続いて高いR波を認める。
胸部誘導に注目すると、V1誘導がqRパターンでR波が増高し、一方V5、V6誘導では深いS波を認める。 すなわちQRS波のベクトルは右方、前方に向かっており、右室肥大の所見と考えられる。 若い女性で、肺性P(右房負荷)と右室肥大を認め、肺門部肺血管陰影の増大を認めるものの末梢血管の増強はなく、 またシンチグラムの所見より肺血栓塞栓症は否定され、従ってPPHがもっとも考えられる。 本例の心エコー図(短軸像)を図2に示すが、右室は著明に拡大し、左室が後方に圧排されている。 右心カテーテル検査では、肺動脈圧が収縮期75 mmHg、拡張期38 mmHg、平均42mmHgと著明な肺高血圧を認め、 一方、肺動脈楔入圧は6 mmHgと正常であった。
右室肥大は先天性心疾患(とくに心房中隔欠損症やファロー四徴症)や慢性閉塞性肺疾患、肺血栓塞栓症、 原発性肺高血圧症など、右室にpressureまたはvolume負荷の加わる疾患に認められる。診断には心電図がもっとも有用であるが、 本例のような典型的な右室負荷所見は病初期には必ずしも認められず、中等度以上の負荷が加わって初めて明らかとなることが多い。 右室肥大を示唆する所見として、①V1誘導のR波高が7 mm以上、②V1誘導のR/S比が1以上、③V5またはV6誘導のS波高が7 mm以上、 ④V5またはV6誘導のR/S比が1以下、⑤右軸偏位、⑥S1Q3T3パターン、⑦S1S2S3パターン、⑧右房負荷(肺性P)などが挙げられるが、 いずれも感度は10?25%と低い。ただし感度は約90%で、とくに複数の所見を認めた場合は右室肥大(負荷)を念頭に置く必要がある。 一方、右房負荷は右室肥大の一所見でもあるが、診断基準としては、II誘導にて2.5 mm以上の波高のP波、 V1誘導のP波の陽性部分の増大が挙げられる。
本例はプロスタグランジンI2製剤であるエポプロステノールの持続静注により自覚症状が著明に改善した。
60歳、男性
呼吸困難、咳
以前より心電図異常を指摘されていたが放置していた。2ヶ月ほど前より労作時に息切れを自覚していたが、最近、下肢のむくみにも気づいた。息切れが増悪し、夜間に咳が出現するようになったため当科を受診した。動悸は自覚していない。外来での心電図を示す。外来での胸部X線写真では心拡大、肺血管陰影の増強と少量の胸水の貯留を認めた。心エコー検査では左室収縮はびまん性に低下していた。診断と治療方針は?
解説を表示
頻脈性心房細動、頻脈誘発性心筋症
一見して頻脈であるが、問題21の解説の頻脈性不整脈の診断アルゴリズムに沿って考えると、QRS幅は0.10秒以下のnarrow QRSである。リズムは良く見ると不整で、絶対性不整脈である。すなわちnarrow QRS, irregpar tachycardiaで、心房細動または房室伝導比が不定の心房粗動が考えられる。本例は絶対性不整脈であり、また2:1や4:1伝導の粗動とは明らかに異なり、心房細動、とくに頻脈性心房細動と診断される。
本例の問題は呼吸困難、咳、肺うっ血、浮腫などの心不全症状とびまん性の左室収縮の低下で、心房細動による頻脈が長期間持続したために心機能が著明に低下したと考えられる。このような頻脈による心機能低下(心不全)は臨床的に稀ではなく、頻脈誘発性心筋症(tachycardia-induced cardiomyopathy)と呼ばれる。心機能低下の程度は頻脈の程度と期間に比例する。頻脈が心機能、とくに左室機能障害をきたす原因としては、心筋のエネルギーの枯渇が大きな原因とされている。また、細胞内カルシウムハンドリングの障害も原因の一つとされている。
頻拍誘発性心筋症は、①慢性に経過している頻脈性不整脈の存在、②二次的に生じたと考えられる左室機能障害(左室拡大と壁運動低下)と心不全症状、③頻脈性不整脈の治療による左室機能障害の正常化、により定義され、心房細動、心房粗動、発作性上室性頻拍、心房頻拍、心室頻拍(右室流出路起源心室頻拍、特発性心室頻拍)など、多くの頻脈性不整脈より誘発される。頻脈の程度としては、年齢から予想される平均的な心拍数の150%以上の頻拍(120~200拍/分の頻拍)が総心拍数の10~15%以上を占める場合に起きるとされている。いかなる年齢においても認められ、また発症までの期間は頻拍の程度や頻度、基礎心疾患を認める場合はその心筋障害の程度などに影響され、最初の頻脈の発生から数週間で心不全となる場合もあれば、20年程経過して発症する場合もある。発症までの期間が長い例や、総心拍に占める頻脈の割合が少ない例では、頻脈が心不全の原因となっていることが気づかれにくいため注意が必要である。
治療は頻脈の防止であり、左室機能障害は改善され、心不全症状も改善されていく。左室機能障害の回復に要する期間は頻脈の持続期間や合併する心疾患の種類と重症度により様々で、数週間から6~8ヶ月を要する例まで認められる。また回復の程度は基礎心疾患なく完全に正常化する例から、基礎心疾患を有するため、部分的な回復にとどまる例もある。本例は入院とし、まずジゴキシン0.25 mgと利尿薬(ラシックス40 mg)を投与し、うっ血が改善した時点でβ遮断薬のビソプロロールを少量より開始し(1.25 mg→2.5 mg)、頻脈は改善された(図2)。入院5日後の心電図を図2に示す。平均心拍数は72拍/分で、心エコーでの左室機能低下も改善傾向を認めた。ワルファリンによる抗凝固療法を行い、退院となった。
76歳、女性
ふらつき、嘔気
近医で心筋梗塞、冠動脈バイパス術後の経過観察および投薬(アスピリン、ACE阻害薬、ほか)を受けていた。本年5月より心陰影が拡大したため、スピロノラクトン(アルダクトンA)50 mgが追加投与となった。7月初旬の夕方、起立時にふらつきを自覚し、嘔吐を認めた。横になると多少は楽になったが、家族が具合が悪いと判断で近医を受診した。心電図異常を指摘され、当科へ救急搬送となった。入院時の意識レベルはJCS 3で、検査所見ではトロポニンTは陰性で、血清カリウム値が8.2 mEq/lであった。
入院時の心電図を図に示す。診断は何か。どう対処するか。

解説を表示
高カリウム血症による洞停止と固有心室調律
一時的体外式ペーシング、血清カリウムの補正
22拍/分と著明な徐脈を認める。徐脈の診断では、まずP波とQRSの関係に注目する。
- P波を認めるがレートが少なければ洞徐脈(洞不全症候群)
- P波が欠如していれば洞停止または洞房ブロック(洞不全症候群)
- P波は正常に認めるもののQRS波が追随していけなければ房室ブロック
本例ではP波がまったく認められず、洞停止の状態である。当然ながら補充収縮が必要となるが、QRS波に注目すると幅が0.16秒とwide QRSを呈しており、固有心室調律と診断される。本例の特徴的所見はT波の変化で、特にⅡ、Ⅲ、aVF誘導、V3~V6誘導で、高く尖ったT波が認められる(テント状T波)。洞停止と合わせ、高カリウム血症による徐脈と診断される。
細胞外カリウムイオン濃度が高くなると膜電位が浅くなり、洞結節では自動濃生成の低下、房室結節では伝導ブロック、固有心筋では伝導遅延を生じるようになる。典型的な場合は、洞停止とともに房室接合部性補充調律。高カリウム血症が高度になるにつれ、伝導障害また固有心室調律のためにQRS波が幅広くなり、徐脈の程度が増悪する。血清カリウム値が9 mEq/l以上となると心室細動を起こしやすくなる。すなわち高カリウム血症は致死的となるリスクがあり、本例のような高度の徐脈、wide QRSを示す例では早急に対処しなければならない。 高カリウム血症への対策として、簡便な方法としてはグルコン酸カルシウムの投与、イオン交換樹脂のケイキサレートの直腸内注入、ブドウ糖液とインシュリンを点滴投与する方法が挙げられる。迅速かつ確実な方法は血液透析でカリウムを除去することである。
なお本例の高カリウム血症の原因は、心筋梗塞後に投与されていたACE阻害薬に加えてアルダクトンAが投与されたためと考えられる。両薬剤はともに心筋梗塞や心不全例の生命予後を改善することが明らかにされ、併用されることもしばしばである。副作用として本例のような血清カリウム値の増加があり、投薬後は電解質を確認する必要がある。本例は、救急部搬入後直ちに一時的体外式ペーシングを行い、さらに血液透析を行い、血清カリウム値は正常に復した。血清カリウム値が4.3 mEq/lと正常化した時の心電図を図2に示す。レートが74拍の洞調律に復した。
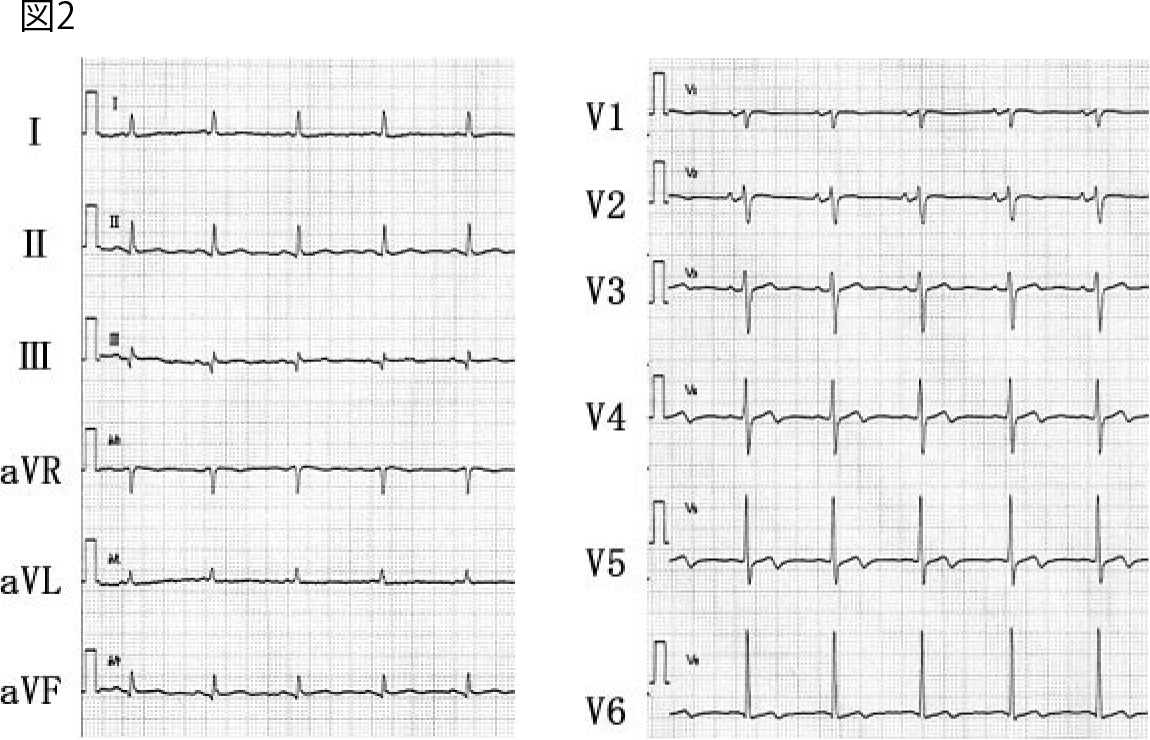
70歳、男性
動悸
以前より発作性心房細動を繰り返していた。数日前より動悸発作を繰り返し近医を受診し、頻拍発作治療目的で当科に救急搬送された。

解説を表示
左脚ブロック変行伝導を伴う心房粗動(2:1伝導)
問題21に続いて、wide QRS tachycardiaの診断について考えてみよう。心電図はレートが約150拍/分のwide QRS, regpar tachycardiaであり、心室頻拍(VT)、上室性頻拍+脚ブロック(変行伝導)、上室性頻拍+WPW症候群のいずれかが考えられる。以下にVTと上室性頻拍+脚ブロック(変行伝導)の鑑別を進める。
-
全胸部誘導にてRSパターンが欠如すればVT。
本例はV1~V4にsmall rが、V5、V6に明らかなR波がありこれに該当しない。 -
胸部誘導の一つでRS間隔(QRSの起始部からS波のピークまで)が100 msec以上あればVT。
本例のRS間隔は最大で80 msecであり、これに該当しない。 -
房室解離があればVT。
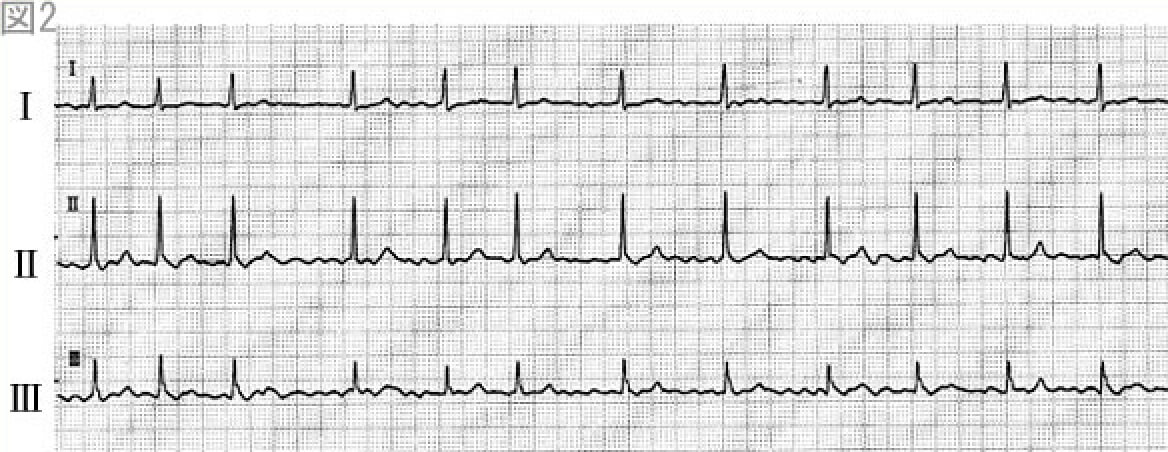
房室解離の判定で注意を要することは、P波がQRS波やT波に重なって不明瞭となり、房室解離の所見が不明瞭となる可能性があることである。本例ではQRS波と無関係に出現するP波は認められず、房室解離を支持する所見は認められない。逆にII誘導に注意すると、QRS波と一定の関係を有する下向きのフレが認められる。すなわち陰性の鋸歯状のフレであり、心房粗動に特徴的な粗動波が認められる。心房粗動は心房レートが300拍/分前後となることがほとんどで、本例の心室レートが約150拍/分であることより、2:1房室伝導を考えてII誘導に注目すると、図2に示すように粗動波(矢印)が見えてくる。すなわち房室解離は認めず、上室性頻拍(心房粗動)が考えられる。 -
VTを示唆するQRS波形(または脚ブロックに矛盾するQRS波形)を認めればVT。
本例のQRS波形は左脚ブロックに矛盾しない。
以上の所見より、左脚ブロックを伴う心房粗動(通常型)と診断される。なお上室性頻拍では、問題21の図2に示した心房頻拍、発作性上室性頻拍、2:1伝導の心房粗動の鑑別が重要で、各々の頻拍の特徴(心房頻拍ではQRS波の前にP波を認め、発作性上室性頻拍ではP波が不明瞭または逆行性P波をQRS直後に認め、心房粗動ではレートが約300拍/分の陰性鋸歯状の粗動波を下壁誘導に認める)を考慮しながら診断を進める。

75歳、女性
めまい
以前より不整脈を指摘されていた。昨年から易疲労感を覚えていたが、最近になってめまいを感じるようになり某医を受診、当科に紹介された。当科来院時の心電図を示す(四肢誘導と胸部誘導は連続記録ではない)。
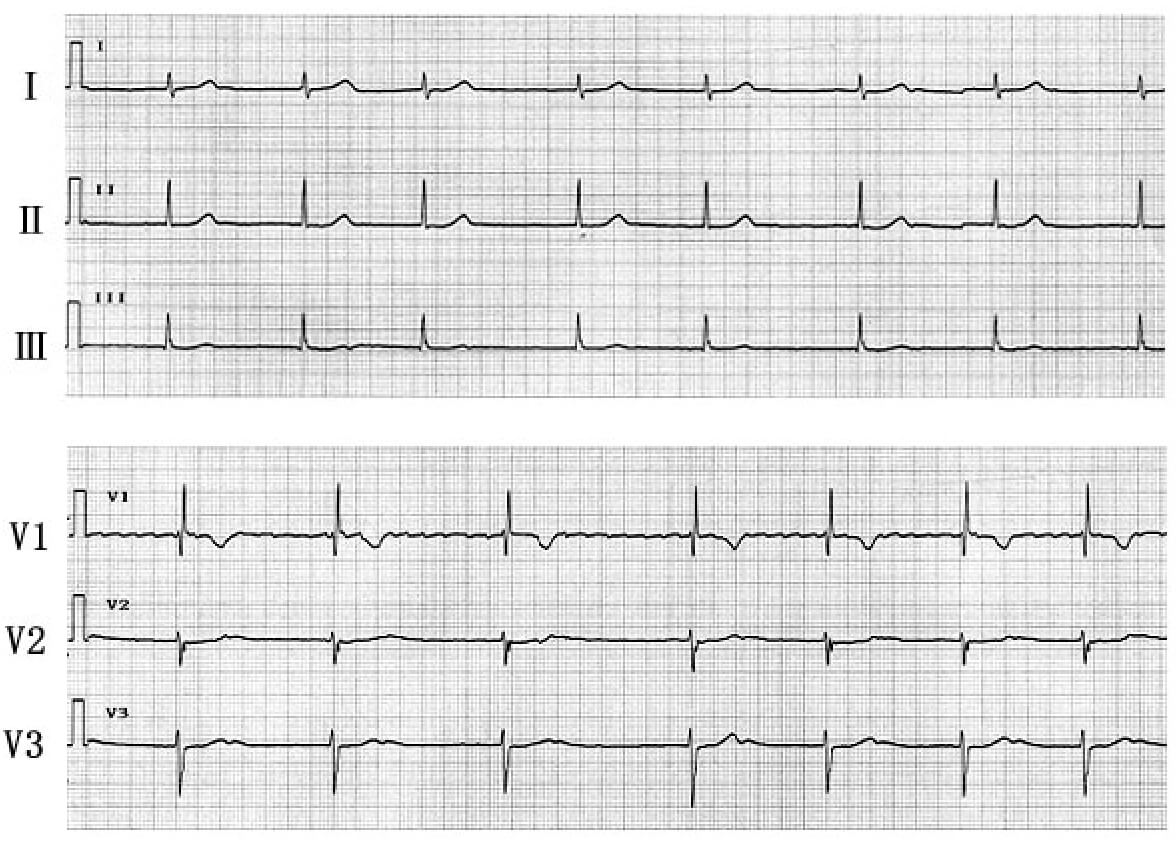
解説を表示
徐脈性心房細動
まず四肢誘導をみると、一見してRR間隔が不整であることがわかる。RR間隔は長いところで1.4秒、短いところで1.1秒で、心拍数は平均すると50拍/分前後である。すなわち徐脈性不整脈であるが、このようなリズムが絶対的に不整で、何らリズムに規則性が認められない心電図を見た場合、まず心房細動を考える必要がある。一般に、心房細動ではP波が消失し、基線がさざ波状に揺れる細動波(F波)を認めるが、本例の四肢誘導にはF波は認められない。これは本例の心房細動が慢性に経過し、心房が拡大するとともに心房内電位が非常に小さくなったためと考えられる。このような症例においてもV1誘導にはF波が認められることが多いが、本例でもV1誘導を見ると小さいながら明らかなF波を認める。図2にV1誘導を拡大して示す。なお本例はQRS幅がnarrowではあるものの、V1誘導でrSR’を呈しており、不完全右脚ブロックを合併している。本例は徐脈性心房細動で、本ルター心電図では約3秒の心休止が確認されており、薬物などの原因もなく、症状も増悪していることより、ペースメーカー(VVI)植え込み治療を行った。さらに高齢であり、血栓塞栓症予防のため、ワルファリンによる抗凝固療法が必要と考えられる。
以上をまとめると、絶対性不整脈ではまず心房細動を考えるが、長期の心房細動では、とくに心房が拡大してくると、F波が小さくなり、体表面上ほとんどF波が認められなくなる場合がしばしば経験されることに注意を要する。

70歳、男性
動悸、左半身麻痺
数年前より動悸発作を自覚していたが、数時間で自然に消失するため放置していた。平成14年2月に突然左半身麻痺が出現し近医を受診、当科紹介となった。入院時の心電図を示す。診断は何か。
- ヒント:1. P波のリズムとレートは?

解説を表示
心房頻拍
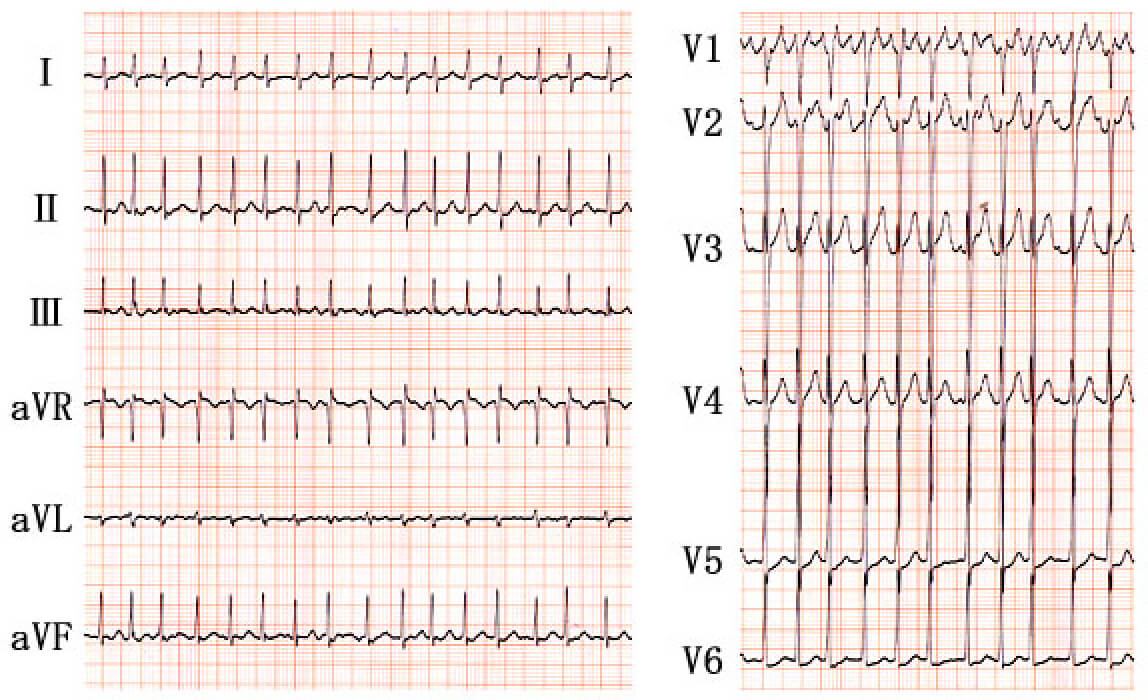
まずリズム以外から診断すると、QRS波の幅は正常で(narrow QRS)、四肢誘導で低電位差である以外に異常を認めない。異常Q波なく、ST-T変化もなく、心肥大所見もなく、QT間隔も正常である。次にリズムに注目すると、QRS波は不規則に出現し、narrow QRS irregpar tachycardiaを呈している。V1誘導以外はP波が不明瞭で、一見すると心房細動と診断されるかもしれない。しかしV1誘導をよく見ると、小さな陽性P波が規則的に出現している。図2に拡大して示すが、矢印で示すように0.28秒間隔でほぼ規則的にP波が認められる(*はQRS波に重なったP波を示す)。すなわちレートが214拍/分の心房頻拍と診断され、房室伝導比が2:1や3:2と不規則であるために心室興奮が不規則となり、あたかも絶対性不整脈(心房細動)のように見えたのである。
頻脈性不整脈、とくに頻拍症を見た場合、まずQRS波の幅とリズムに注目し、① narrow QRS regpar tachycardia、② narrow QRS irregpar tachycardia、③ wide QRS regpar tachycardia、④ wide QRS irregpar tachycardiaのどれに相当するかを判定する。Narrow QRS tachycardiaは上室性頻拍で、リズムがregparであれば洞頻脈、心房頻拍、発作性上室性頻拍、心房粗動が、irregparであれば房室伝導比が不定の心房粗動、心房細動が考えられる。ここで重要なこととしてP波を見出すことがあり、さらにP波とQRS波の関係より診断を確定する。P波が不明瞭な場合はQRS波に重なっているか(発作性上室性頻拍)、心房細動のいずれかと診断される。また心房粗動とくに通常型粗動では典型的な陰性粗動波を、心房細動では不規則なさざ波上の細動波を認めることも診断上重要な所見である。
心房頻拍はレートが120~240拍/分の上室性頻拍で、房室伝導比は心房レートと房室結節の伝導性により決定される。心房レートが比較的に低いと房室伝導比は1:1となり規則正しい頻拍となるが、レートが高くなると本例のように2:1や種々の房室伝導比を示し、心室興奮も不規則となる。心房頻拍の機序としては心房内リエントリーや異常自動能の亢進が考えられている。一方、心房粗動はレートが240拍/分以上の上室性頻拍であるが、通常型粗動でも心房レートが220拍/分前後の症例も経験され、レートによる定義は厳密なものではない。なお本例では発作性心房細動も認めており、繰り返す心房細動、粗動、頻拍により左房内に血栓が形成され、これが原因となって脳梗塞をきたしたものと考えられる。

78歳、男性
胸痛
平成17年5月、午後2時ごろ突然胸痛を自覚した。胸痛はこれまでに感じたことのない強い圧迫感で、冷汗を伴った。近医を受診し、心電図異常を指摘され、当科に救急搬送された。救急部入院時の心電図を示す。
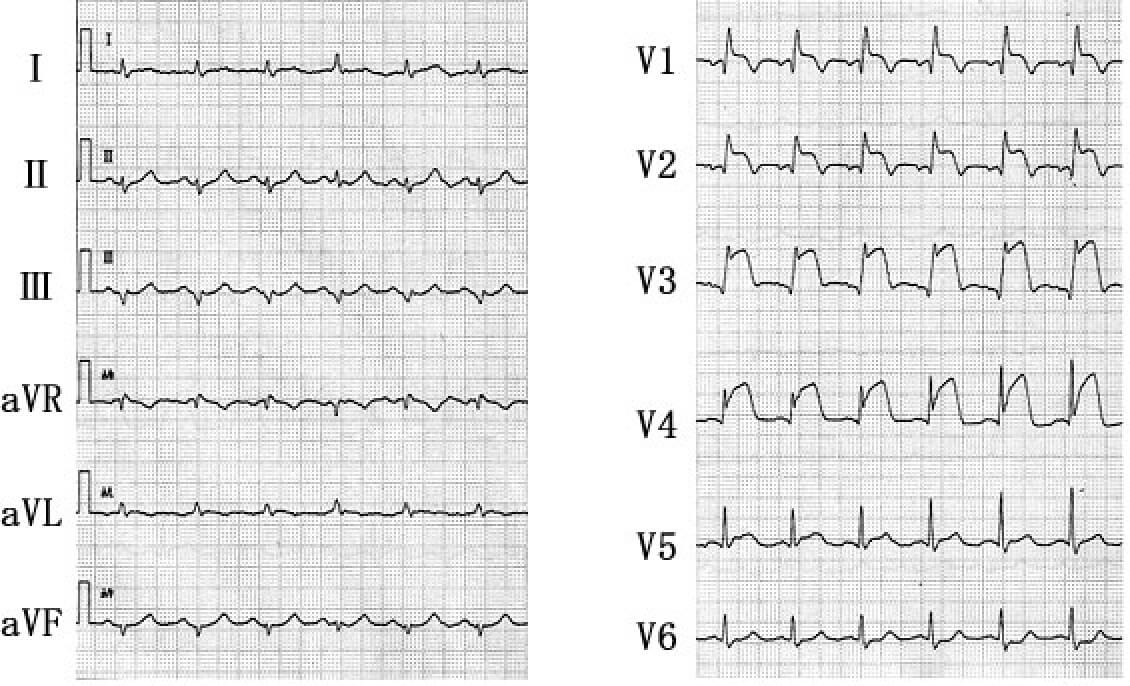
解説を表示
急性前壁中隔心筋梗塞、右脚ブロック+左脚前枝ブロック(2枝ブロック)
目立った異常所見のみに捉われることなく、12誘導を型どおりにきちんと読むこと(①リズムは?②PQ間隔・QRS幅・QT間隔は?③電気軸は?④虚血性変化は?)
レートが約80拍/分の洞調律で、不整脈は認められない。PQ間隔は0.16秒と正常で、QRS幅は胸部誘導を見ると0.12秒でwide QRSである。Wide QRSを見た場合、脚ブロック、心室内伝導障害、左室肥大、WPW症候群、等を考慮するが、V1がQR’を呈しV5、V6で幅広いS波を認めることより完全右脚ブロック(CRBBB)と診断される。QT間隔は0.4秒で、RR間隔で補正すると(QT/√RR)0.462秒となり、軽度の延長が認められる。
四肢誘導は全体的に低電位である。QRSの平均電気軸は-30度強の左軸偏位を認める。原因として左脚前枝ブロックが考えられるが、右脚ブロックがあることを考えると、右脚ブロック+左脚前枝ブロックの2枝ブロックと診断される。
つぎに虚血性変化を見ると、I、aVL誘導(高位側壁)で異常Q波はないもののごく軽度の(1 mm以下の)ST上昇を認め、II、III、aVF誘導(下壁)ではIII誘導のみに異常Q波を認めるもののII、aVF誘導には認めず(従ってIII誘導のみに異常Q波は有意とは言えない)、明らかなST変化も認められない。胸部誘導(前壁中隔~心尖部~側壁)を見ると、V1~V3に異常Q波を認め、V1~V4に著明なST上昇を、V5に軽度のST上昇を認める。V1、V2に終末部T陰性も認められる。すなわち急性の前壁中隔心筋梗塞と診断される。 本例は前壁中隔の高度の虚血により刺激伝導系にも傷害が及び、右脚ブロック+左脚前枝ブロックの2枝ブロックをきたしたと考えられる。本例の心電図所見として、胸部誘導のST上昇が顕著であり、ややもすると2枝ブロックが見逃される可能性がある。前壁のAMIで、軸偏位や脚ブロックを合併する場合は広範な梗塞のことが多く、さらに伝導ブロックが進行して高度~完全房室ブロックとなると心停止となる可能性もある。これは前壁梗塞では下壁梗塞と異なり脚枝以下の刺激伝導系が傷害されるために補充収縮が出現しにくくなるためで、致死的ともなり、重篤な所見と捉えるべきである。本例は直ちに責任冠動脈の左前下行枝に対してPCI(経皮的冠動脈形成術)を施行し、再灌流を得たが、その直後の心電図ではST上昇の軽減とともに右脚ブロックの消失と電気軸の正常化を認めた(図2)。すなわち、虚血の軽減により刺激伝導系の傷害も軽減され、伝導異常が消失したと考えられる。本例のような例では、重篤となる可能性があることを常に認識し、早期の治療(再灌流療法)を実施しなければならない。なお本例の低電位については、心嚢液貯留は認めず、元々低電位であったか、あるいは広範な梗塞のための起電力の喪失によるものが考えられる。

80歳、女性
失神
以前よりめまいを自覚することがあったが、すぐに軽快するため放置していた。本年2月初旬、起床後、突然眼前暗黒感を自覚し、意識消失した。家人が直ちに気付いたが、意識はすぐに回復した。近医を受診し、心電図検査、頭部CT検査を実施したが異常は認められなかった。念のためにホルター心電図検査が行われた。異常が認められたため当科を紹介受診となった。下の図はホルター心電図で認められた異常所見を示す。なお、午前5時22分の記録であり、睡眠中で自覚症状は認められない。診断は何か。また治療はどうするか。
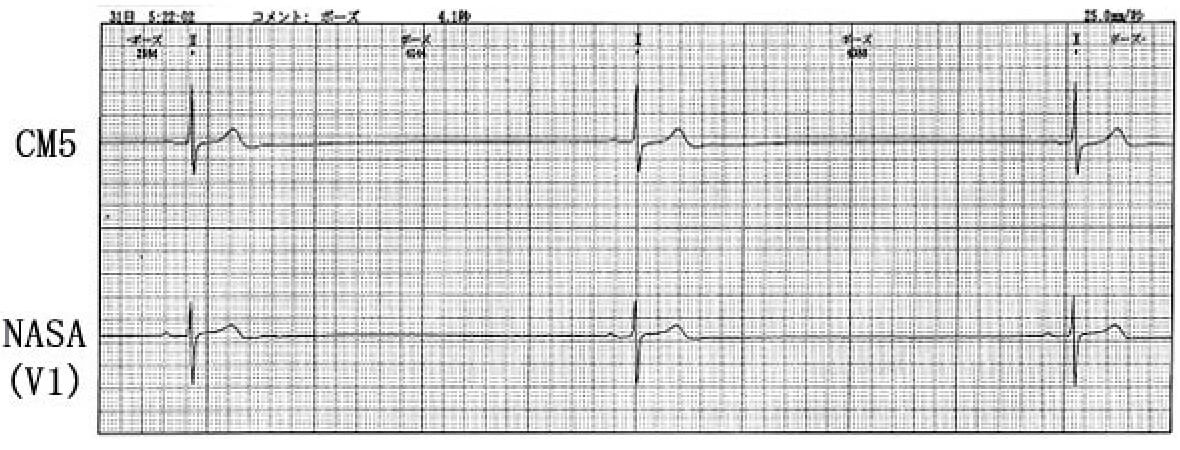
解説を表示
洞不全症候群(洞停止)
著明な徐脈であり3拍のレートは14拍/分となる。narrow QRSでP波を認めるものの、洞徐脈とは言い難く、洞停止と診断される。重要なことは14拍/分という高度な徐脈にも関わらず、補充収縮(escape beat)が出現していないことがある。すなわち本例は洞不全と同時に二次のペースメーカー細胞不全を認め、このため補充収縮が出現せず、高度の徐脈を呈したと考えられる。
本例は失神をきたしたが、その時の心電図は捉えられていない。受診後の心電図は正常であり、実際にホルター心電図の日中の記録では徐脈は認めなかった。徐脈と失神の因果関係は、直接的には証明されていないものの、本例の徐脈は極めて異常であり、洞不全と補充収縮不全(escape failure)により失神をきたしたと考えられる。治療は永久ペースメーカー植込みが必要となる。なお、本例は日中にはむしろ心房期外収縮の頻発、連発も認めており(図2)、房室結節機能には問題がないかもしれない。しかしescape failureを考慮すると、DDDペースメーカーの適応と考えられる。
65歳 男性
平成25年4月某日午前8時半頃、自宅から外出した際に意識消失し、側頭部を強打した。意識はすみやかに回復したが、めまい症状が持続、歩行困難であったため救急要請した。著明な徐脈を認めたため当院高度救命救急センターへ直接搬送された。
嗜好歴
特記すべき既往なし 内服処方なし 喫煙; 20本/日
虚血性心疾患(-) 突然死(-)
診断と治療は?
搬送時のECG

解説を表示
急性下壁心筋梗塞に伴う完全房室ブロック、房室接合部補充調律、心室期外収縮
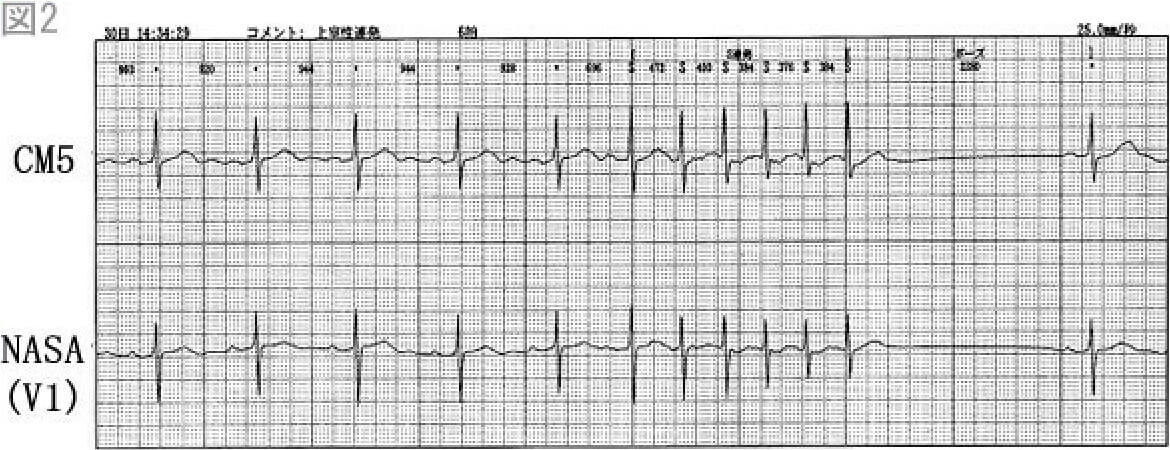
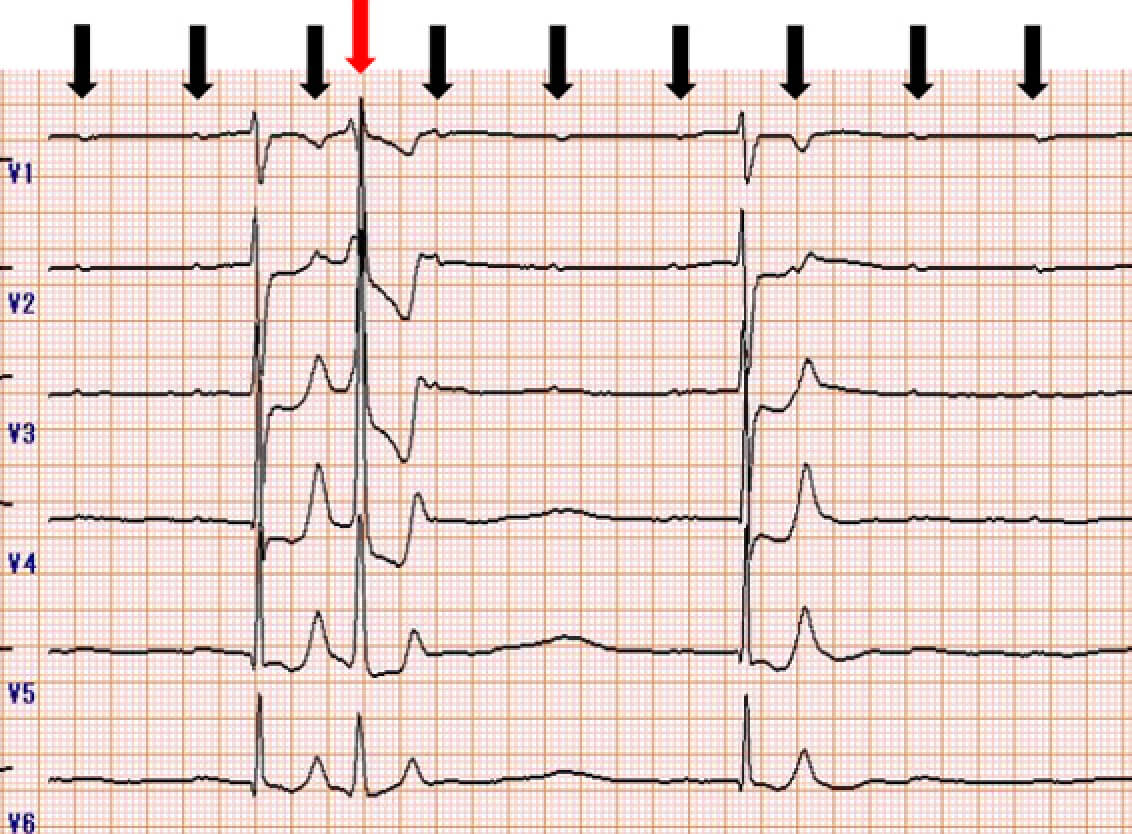
矢印(↓)はP波を示す。心房の興奮が心室に伝わらず、房室接合部起源の自動能(補充収縮)により心室は興奮し、完全房室ブロックと診断される。またII、III、aVF誘導でST上昇を認め、下壁の急性心筋梗塞と診断される。なお赤矢印(↓)は心室期外収縮である。
本症例は胸痛などの虚血性心疾患を疑う症状は認めなかったものの、troponin T陽性で心エコーで下壁のasynergyを認めたため、下壁の急性心筋梗塞とそれに伴う完全房室ブロックと診断し、緊急カテーテル検査施行した。
緊急冠動脈造影および
冠動脈インターベンション(PCI)
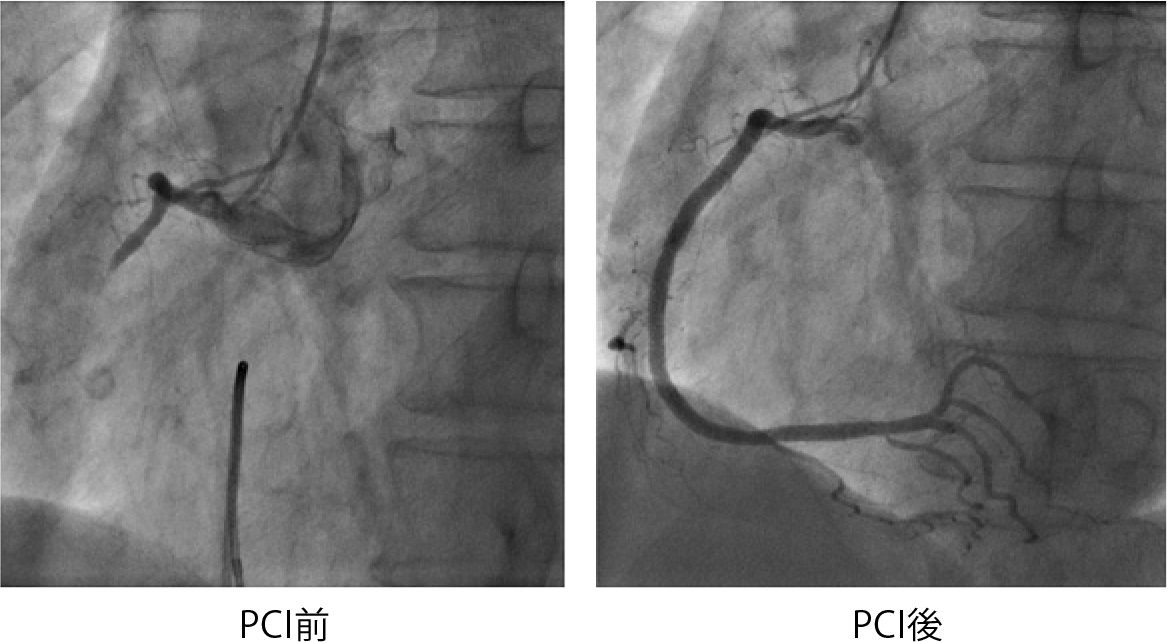
カテーテル検査室へ入室し、すぐに一時的ペースメーカーを挿入した。冠動脈造影施行し、右冠動脈seg1にて完全閉塞を認めた。
引き続き同部位に対して冠動脈インターベンション(PCI)を施行した。血栓吸引後に再灌流が得られ、バルーン拡張したのちにステントを留置しTIMI 3の良好な血流が得られたため終了した。
再灌流が得られた直後に房室ブロックは改善し、一時的ペースメーカーを抜去した。
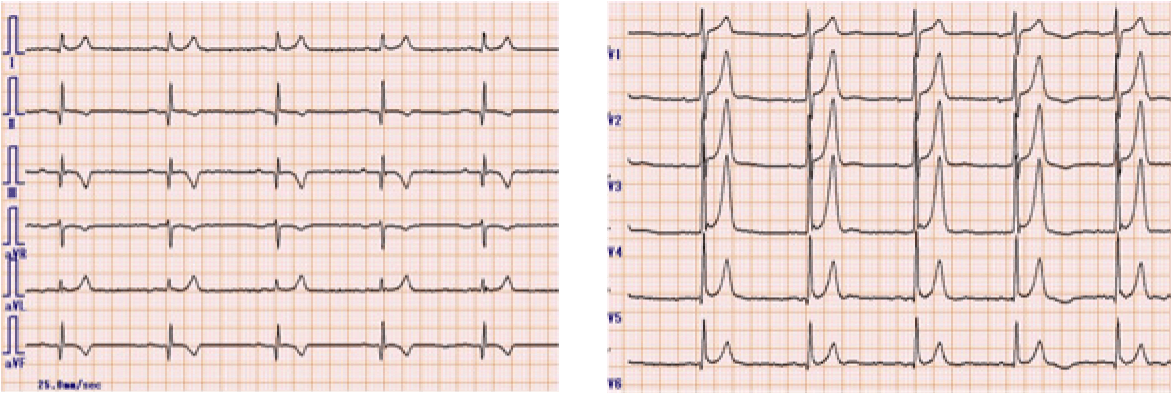
PCI後のECG(下図)では、房室伝導は回復し、II、III、aVFのST上昇の改善、異常Q波および冠性T波の出現が確認された。
50代、男性
胸痛
約2週間前に強い心窩部痛を認めたが、医療機関を受診せず、我慢していた。胸痛は約24時間後に消失した。その後、とくに症状なく経過したが、本日午後、吸気時に増強する胸痛を自覚するようになり、当科受診、入院となった。入院後の12誘導心電図を示す。診断は何か。
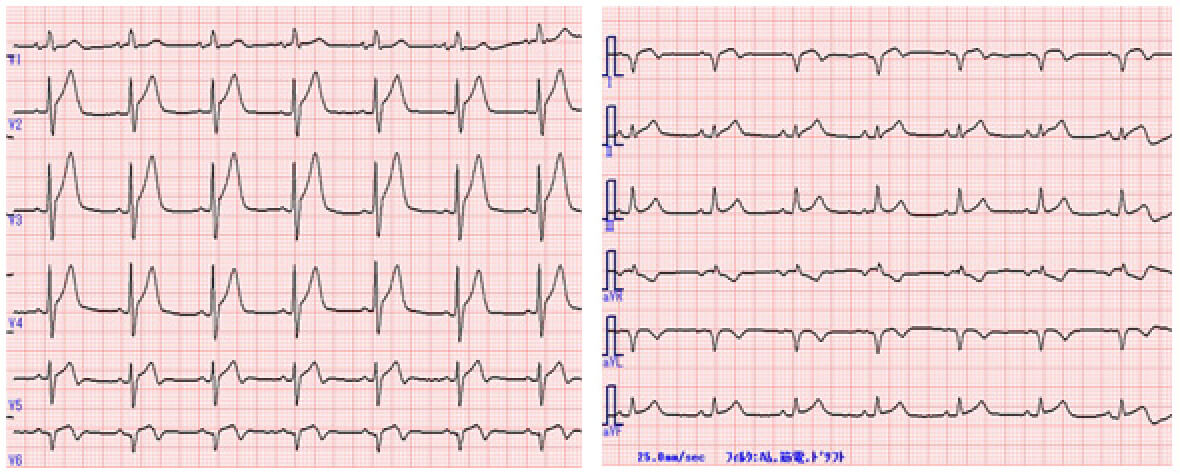
解説を表示
- 2週間前に発症した心筋梗塞(後側壁領域)
- Dressler症候群(心筋梗塞後心膜炎)
病歴から、2週間前に発症した疾病と入院時の疾病の2つの病態の存在が示唆される。
心電図は、心拍数約70拍/分の洞調律で、PR間隔、QRS幅、QT間隔には異常を認めず、軸は正常軸である。虚血性変化に着目すると、肢誘導ではⅠ、aVL誘導に異常Q波と軽度ST上昇、陰性T波を、Ⅱ、Ⅲ、aVFにST上昇を認める。胸部誘導では、V1のR波の増高、V2-6にST上昇、V6のQS patternと陰性T波を認める。病歴と心電図変化から以下の2つの病態が推定される。
- Ⅰ、aVL誘導の異常Q波と陰性T波、V1のR波増高、V6のQS patternと陰性T波より、高位側壁、後壁の心筋梗塞が考えられる。V1のR波増高は、後壁の異常Q波を反映する所見であり、V1誘導が後壁の対側であるため、電気的にQ波の裏返しとして上向きのR波が形成されている。陰性T波はいずれも左右対称であり、冠性Tと考えられる。
- Ⅰ, aVL誘導、Ⅱ、Ⅲ、aVF誘導、V2-6にST上昇を認め、冠動脈支配領域に一致しない広範な変化であり、心膜炎が考えられる。
診察所見で心膜摩擦音を認め、また心臓超音波検査で後側壁の壁運動異常と軽度の心嚢液貯留を認めた。CRP値は軽度上昇しており、経時的に行った採血結果ではCPK値ならびにCPK-MB値の上昇を認めなかった。これらの結果と病歴、心電図変化を合わせて考えると、本症例は約2週間前に後側壁領域の急性心筋梗塞を発症し、その後、急性心膜炎(Dressler症候群)を合併したと考えられた。心膜炎に対しては高用量アスピリン、内服ステロイドでの加療を行い、胸部症状や炎症反応、心電図変化(ST上昇)の改善を認めた。後日、冠動脈造影を行ったところ、左回旋枝#12に造影遅延を伴う99%狭窄を認め、心筋梗塞の責任病変と考えられた。
Dressler症候群は急性心筋梗塞後に発症する心膜炎で心筋梗塞発症後1-8週間の間に発症することが多い。発熱、胸痛、血液検査の炎症反応上昇、心嚢液貯留がみられる。病因として免疫学的関与が示唆されており、NSAIDs無効例に対しては本症例のようにステロイド治療が有効とされている。
70歳代男性
動悸
近医で陳旧性心筋梗塞、高血圧に対し、アスピリン、ACE阻害薬、β遮断薬が処方されていた。また3年前、洞不全症候群に対してペースメーカ植込みがなされた(心機能は比較的良好でICDの適応はなしと判断された)。2週間前、心房細動発作があり、Naチャネル遮断薬(ピルジカイニド)および抗凝固薬が処方された。昨日および本日夕に、これまで経験したことない強い動悸を自覚し、当院の救急外来を受診した。救急部にて記録された心電図を示す。診断は何か、また対処法は?
救急外来受診時心電図
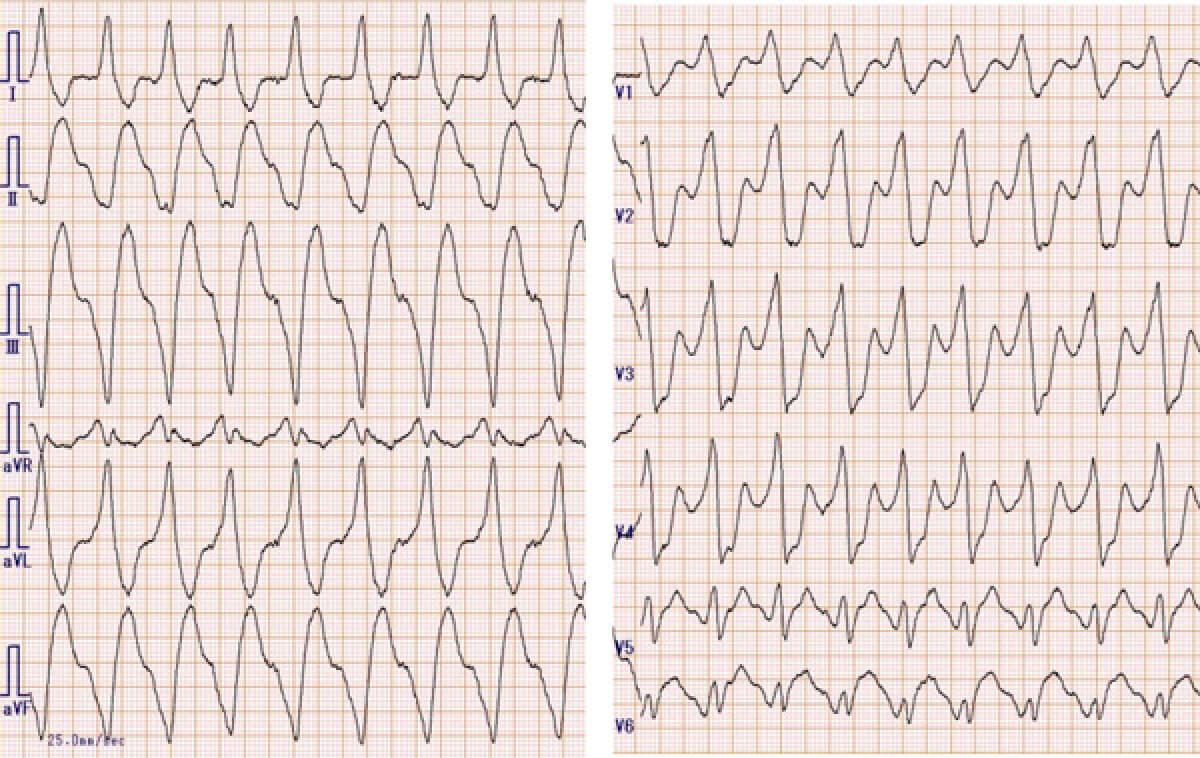
解説を表示
心室頻拍
心拍数が115/分の規則正しいWide QRS頻拍を認める。規則正しいWide QRS頻拍は①心室頻拍②変更伝導(脚ブロックなど)を伴う上室頻拍③WPW症候群に合併した上室頻拍(正方向性房室リエントリを除く)④反方向性房室リエントリ性頻拍、を鑑別する必要がある。臨床で多く見られるのは前2者で③④はまれである。本例は脚ブロック波形に一致せず、またペースメーカで得られた心内波形(図1)は房室乖離を示しており心室頻拍と診断される。
心室頻拍への対処法は、患者の血行動態が不安定であればただちに同期下ショックを行う。本例は患者の意識、血圧が保たれており、ペースメーカで心室頻拍のレートを上回る150/分で右心室から頻回ペーシングを行い、心室頻拍を停止した(図2)。
本例の心電図から心室頻拍の診断を導くのは比較的容易と思われるが、注目すべきは頻拍中のQRS幅である。本例は200ミリ秒を超えており通常の心室頻拍と比べてずいぶん幅広く見える。このように不自然なQRS幅の増大を認めた場合、抗不整脈薬、特にNaチャネル遮断薬の影響を考慮すべきである。一般的に抗不整脈薬は、投与の目的である不整脈の抑制作用とともに、別の不整脈を惹起するという催不整脈作用を併せ持つ。Kチャネル遮断薬ではQT延長とそれに伴う多形性心室頻拍(Torsades de pointes)、Naチャネル遮断薬では強力な伝導障害がもたらすQRS幅の増大と心室頻拍誘発、心房細動の粗動化(Ic flutter)が有名な催不整脈作用である。また、抗不整脈薬の作用が増強されやすい患者側の要因として、代謝機能の低下(加齢、腎不全、肝不全)、低体重、併用薬などが挙げられる。本例は腎機能が低下(Ccr=40 ml/分)していたにも関わらず、主に腎排泄性のピルジカイニドが通常量の150mg/日で投与された。その後まもなく、心室頻拍を発症しており、ピルジカイニドの催不整脈作用がその原因と考えるのが妥当である。ピルジカイニドを中止した後、心室頻拍の再発はない。
図1

図2